
许多人在日常感到的胀气、嗳气和餐后不适,常被简单归因于饮食或压力。其实,胃黏膜的微小变异偶尔会形成胃息肉,初期多无明显症状,若炎症叠加或体积增大,便可能带来局部不适甚至出血。理解息肉的关系不仅有助于解释常见困扰,也能帮助大众把控胃部健康。
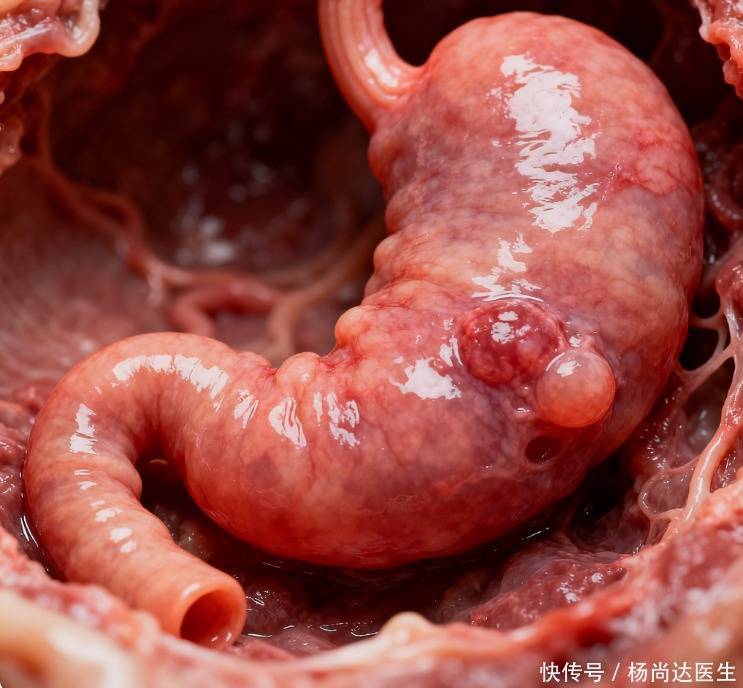
胃息肉真的会带来持续不适吗?
多数息肉在早期并不制造持续疼痛,真正引发不适的情况往往发生在息肉增大、黏膜破损出血,或合并慢性炎症时。此时餐后隐痛、早饱、嗳气增多可能随之出现,偶发性黑便也有可能成为信号。若上腹部不适持续超过一两周,伴随体重下降或乏力,应及时就诊,以排除其他疾病并进行必要的检查。
谁最容易长胃息肉,为什么与困扰相关?
年龄偏大、慢性胃炎存在、幽门螺杆菌感染等因素,会让黏膜处于持续炎性状态,增加息肉形成机会。长期药物刺激,尤其是部分胃酸抑制药的使用,也可能与某些类型息肉相关联。不同类型的息肉如增生性、腺瘤性、贲门腺息肉,生物学行为各异,理解差异有助于判断随访与治疗的严谨性。
发现息肉后有什么检测与治疗意义?
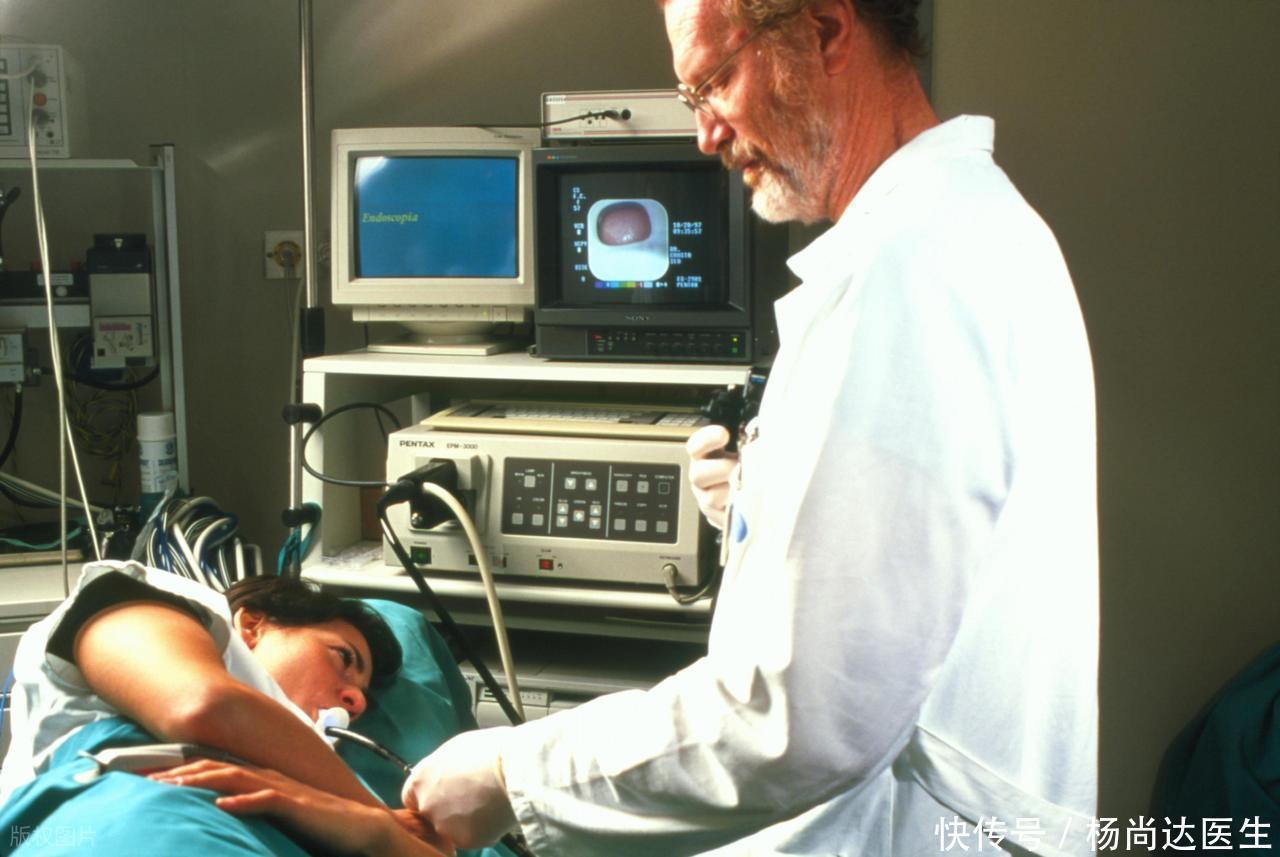
一旦在内镜检查中发现息肉,通常需要对病灶处进行活检,以明确病理类型。腺瘤性息肉往往存在较高的恶变潜力,因此切除与病理评估尤为关键;而某些小型良性息肉则可能仅需随访。病理结果将决定后续的治疗方案和监测间隔,内镜下切除是常见的处理路径,术后报告为制定随访计划提供核心依据。
发现息肉后,治疗和随访的要点是什么?
治疗与随访应以病理结果为核心。若病变已完全切除且无高级别异常,医生会给出基于大小、数目与部位的复查计划,避免自行拖延检查。复杂情形下,可能需要结合抗炎治疗、对幽门螺杆菌的根除等措施,以降低炎症负担和未来息肉生长风险。

如何把三件事落地到日常?
第一,按医生制定的时间表进行定期内镜复查,避免因忙碌或忽视而延误。第二,针对可改变的因素进行调整,必要时治疗幽门螺杆菌、评估药物使用利弊、维持体重与规律作息。第三,通过饮食与生活方式的日常管理来降低炎症刺激:规律进餐、增加膳食纤维与蔬果摄入、控制盐分与腌制食品、戒烟限酒、避免长期不必要的镇痛药使用。
关注信号、建立科学的监测与管理路径,是普通人守护胃部健康的现实途径。只要以积极、稳健的步伐推进,胃部的不适感与相关担忧将变得可控。愿你在清晰的认知与持续的行动中,迎来更稳定的消化舒适与生活品质。
配资门户提示:文章来自网络,不代表本站观点。